Introductie
Volgens de World Health Organization (WHO, 2010) zijn wereldwijd ongeveer 285 miljoen mensen visueel beperkt, van wie 65 procent vijftig jaar of ouder is. Klachten van depressie en angst komen veel voor bij visueel beperkte oudere volwassenen. Ongeveer een derde van hen ervaart subklinische klachten van depressie en/of angst (Augustin et al., 2007; Evans, Fletcher & Wormald, 2007; Lotery et al., 2007; Van der Aa et al., 2015a)1111924. Zeven procent heeft een daadwerkelijke angststoornis (Van der Aa et al., 2015a), en vijf tot zeven procent heeft een depressieve stoornis volgens de DSM-IV (Brody et al., 2001; Horowitz, Reinhardt & Kennedy, 2005; Van der Aa et al., 2015a)713. Deze percentages zijn substantieel hoger dan de prevalentie in de algemene oudere bevolking (Beekman, Copeland & Prince, 1999; Bryant, Jackson & Ames, 2008)28.
Zowel depressie als angst worden geassocieerd met een aanzienlijke ziektelast. Zij kunnen al in een subklinisch stadium leiden tot een verhoogde kans op visus-gerelateerde beperkingen (Casten & Rovner, 2013)10 en een verminderde gezondheid-gerelateerde kwaliteit van leven (Casten & Rovner, 2013; Jones et al., 2009)16. Zorgverleners onderschatten echter de negatieve gevolgen van blindheid en slechtziendheid op de mentale gezondheid en patiënten ervaren vaak zelf geen behoefte aan psychosociale hulpverlening (Casten & Rovner, 2013; van der Aa et al., 2015b)25. Depressie en angstklachten worden daardoor regelmatig niet gesignaleerd en professionele ondersteuning blijft uit.
Reviews laten zien dat psychologische interventies, zoals zelfmanagement-programma’s en ‘problem solving treatment’ (PST) effectief kunnen zijn in het verlagen van depressie bij visueel beperkte oudere volwassenen (Binns et al., 2012; Casten & Rovner, 2013)4. Deze reviews suggereren dat het een goede keuze is om psychologische interventies laagdrempelig aan te bieden binnen revalidatiecentra voor blinden en slechtzienden. Het onderzoek dat tot dusverre is uitgevoerd, is evenwel schaars en langetermijneffecten blijven uit. Het langer monitoren van depressie en angstklachten is van belang in een populatie die geconfronteerd wordt met achteruitgang van het zicht (oogziektes zijn vaak degeneratief).
Diverse studies buiten het werkveld van de low vision vonden dat een stepped-care behandelmodel effectief kan zijn in het voorkomen van depressie en angststoornissen bij mensen met subklinische klachten van deze aandoeningen (Van Straten et al., 2014)30. Stepped-care is een behandelmethode waarbij zorg in opeenvolgende stappen wordt aangeboden en de hulp steeds intensiever wordt. Klachten van depressie en angst worden systematisch gevolgd en intensievere hulp wordt alleen aangeboden als voldoende respons ontbreekt. Zo wordt beoogd de efficiëntie van zorg te optimaliseren (Van Straten et al., 2014). Huidige multidisciplinaire richtlijnen voor de geestelijke gezondheidszorg in Nederland (Hutschemaekers, 2003)15 en het ‘National Institute for Health and Care Excellence’ (NICE, 2014)22 in het Verenigd Koninkrijk adviseren het gebruik van een stepped-care model in het behandelen van depressie bij ouderen.
Echter: stepped-care is niet eerder onderzocht bij chronisch visueel beperkte oudere volwassenen die specifieke moeilijkheden ervaren bij de aanpassing aan hun handicap. Vanwege de hoge prevalentie van depressie en angst in deze populatie en de veelbelovende mogelijkheden van een langdurige preventieve benadering, richt onderhavige studie zich op het onderzoeken van de effectiviteit van een stepped-care programma aangepast aan de behoefte van visueel beperkte oudere volwassenen. Er wordt verondersteld dat het stepped-care programma, aangeboden vanuit revalidatiecentra voor blinden en slechtzienden, effectiever is dan de gebruikelijke zorg.
Methode
Studiedesign
Er is een internationaal multicenter ‘randomized controlled trial’ (RCT) uitgevoerd, precies zoals beschreven in het originele protocol (Van der Aa et al., 2013)26. Deelnemers werden op basis van toeval individueel toegewezen (ratio 1:1) aan twee parallelle groepen: 1) gebruikelijke zorg en 2) stepped-care in aanvulling op de gebruikelijke zorg.
Participanten
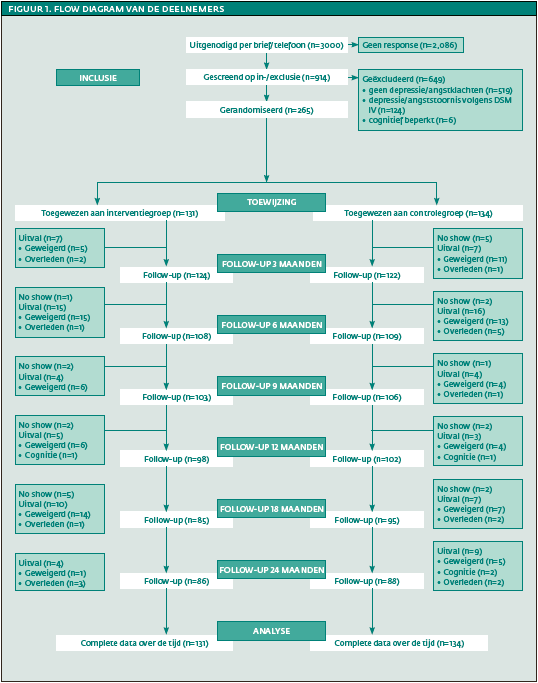
Tussen juli 2012 en april 2013 werden drieduizend cliënten (vijftig jaar of ouder) van zeventien locaties van drie revalidatiecentra voor blinden en slechtzienden in Nederland en België aangeschreven voor deelname aan dit onderzoek. Zij ontvingen een uitgebreide informatiebrief per post en werden gebeld om extra informatie te verschaffen. Van hen gaven 914 cliënten schriftelijk toestemming voor deelname (responspercentage dertig procent). Telefonische baseline- interviews werden afgenomen om mensen te screenen op in- en exclusiecriteria.
Op basis van de richtlijn ‘Visusstoornissen, revalidatie en verwijzing’ (Van Rens, Vreeken & Van Nispen, 2011)2729 hebben alle cliënten van de revalidatiecentra een visus van § 0.3, een gezichtsveld van § 30 graden, of een duidelijke hulpvraag waarvoor onvoldoende mogelijkheden binnen de reguliere oogheelkundige praktijk bestaan (zoals ernstige hinder van licht). Andere inclusiecriteria zijn:
(a) men heeft subklinische klachten van depressie en/of angst (dat wil zeggen een score van ¨ 8 op de Hospital Anxiety and Depression Scale-Anxiety (HADS-A; Bjelland et al., 2002; Mykletun, Stordal & Dahl, 2001)521 en/of een score van ¨ 16 op de Center for Epidemiologic Studies Depression (CES-D) schaal (Beekman et al., 1997; Breslau, 1985)36;
(b) men voldoet niet aan de diagnostische criteria van een depressie en/of angststoornis volgens de DSM IV (gemeten met de Mini International Neuropsychiatric Interview (MINI)) (Sheehan et al., 1998; Van Vliet & de Beurs, 2007)2332;
(c) men beheerst de Nederlandse taal voldoende;
(d) men is niet cognitief beperkt (gemeten met de ‘six-item screener’ een verkorte versie van de Mini Mental State Examination (MMSE; Callahan et al., 2002)9.
Randomisatie en blindering
Voorafgaand aan de studie is een powerberekening uitgevoerd op basis van een vergelijkbare studie (Van ’t Veer-Tazelaar et al., 2009), waarin de proportie van mensen die een stoornis ontwikkelden 0.4 was in de interventiegroep en 0.2 in de controlegroep. Dit leidde tot een effectgrootte van 2*arcsinus(√0.2)- 2*arcsinus(√ 0.4)=0.44. Daarnaast werd een α § 0.05 (tweezijdig), een power van 0.85, en een uitvalpercentage van twintig procent gekozen. Dit leidde tot een steekproefgrootte van 230 deelnemers (115 in beide condities arm). Er werden echter meer deelnemers geïncludeerd (n=265) omdat het uitvalpercentage aan het begin van de studie al hoger bleek dan verwacht.
Randomisatie werd uitgevoerd na de baseline-meting door een onafhankelijke onderzoeker die gebruik maakte van een geautomatiseerd computerprogramma. Blokrandomisatie werd toegepast op basis van blokken van twee, gestratificeerd over zeventien locaties van de drie revalidatiecentra. Alleen wanneer ondersteuning nodig was (in stap twee of drie van het stepped-care programma) werden hulpverleners direct door de onderzoeker geïnformeerd over deelname van cliënten.
Data werden verzameld van september 2012 tot juli 2015 op zeven meetmomenten (op baseline, na drie, zes, negen, twaalf, achttien en 24 maanden). Telefonische interviews werden afgenomen door geblindeerde onderzoeksassistenten van het VU medisch centrum die getraind waren in het uitvoeren van een van tevoren vastgesteld protocol. Aan het begin van de studie en tijdens ieder telefoongesprek is deelnemers gevraagd niet te verklappen of zij in de interventie- of controlegroep zaten. Onderzoeksassistenten raadden achteraf in 38 procent van de gevallen de juiste groep van de respondent, wat aangeeft dat de blindering succesvol is uitgevoerd. Vanwege de aard van de interventie konden cliënten en hulpverleners niet worden geblindeerd.
Interventie
Het stepped-care programma was gebaseerd op een vergelijkbare interventie voor ouderen in de algemene bevolking (Van ’t Veer-Tazelaar et al., 2009). Het programma is aangepast aan de behoeften van visueel beperkte oudere volwassenen op basis van een focusgroep met hulpverleners van de revalidatiecentra (n=12) en twee focusgroepen met cliëntvertegenwoordigers (n=8). Tijdens deze bijeenkomsten werd specifiek stil gestaan bij de relatie tussen het verlies aan gezichtsvermogen en psychische klachten (zoals rouw, vermoeidheid, acceptatie). Oefeningen en voorbeelden werden aangepast en toegevoegd op basis van directe input van cliënten en professionals. Daarnaast werd aandacht besteed aan de wijze waarop het programma werd aangeboden (audioversie van geschreven tekst).
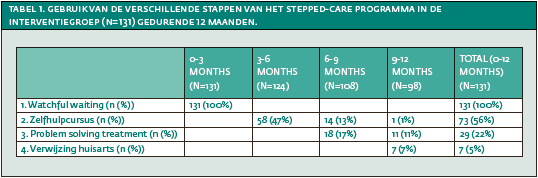
Het uiteindelijke programma bestond uit vier opeenvolgende stappen van elk drie maanden: 1) ‘watchful waiting’, 2) zelfhulpcursus gebaseerd op cognitieve gedragstherapie, 3) ‘problem solving treatment’, en 4) verwijzing naar de huisarts (zie box 1). Alle behandelingen werden individueel aangeboden bij cliënten thuis of op het revalidatiecentrum. Alleen wanneer klachten van depressie en/of angst onvoldoende afnamen (dat wil zeggen een score van ¨8 op de HADS-A en/of een score van ¨16 op de CES-D) ging men verder naar de volgende stap. Een score onder het afkappunt resulteerde in een (langere) periode van ‘watchful waiting’. Niet alle deelnemers van de interventiegroep hebben daarom alle stappen doorlopen. Als cliënten (zowel in de interventie- als controlegroep) gedurende de studie een stoornis ontwikkelden, dan werden zij direct verwezen naar de huisarts.
Meetinstrumenten
De primaire uitkomstmaat was de incidentie van een depressie, dysthymie en/of angststoornis (paniekstoornis, agorafobie, sociale fobie en/of gegeneraliseerde angststoornis) volgens DSM-IV-criteria. Hiervoor werd tijdens een twintig minuten durend telefonisch gestructureerd interview de Nederlandse MINI Plus (5.0.0), gebruikt op baseline, na drie, zes, negen, twaalf, achttien en 24 maanden. De MINI wordt beschouwd als een valide en betrouwbaar instrument om psychische stoornissen vast te stellen (Sheehan et al., 1998; Van Vliet & De Beurs, 2007) en toont hoge kappa-coëfficiënten voor alle diagnoses, met uitzondering van de gegeneraliseerde angststoornis (kappa <0.5, Van Vliet & De Beurs, 2007). Ook zijn depressie, dysthymie en paniekstoornis in het verleden op baseline vastgesteld met de MINI.
Secundaire uitkomstmaten waren symptomen van depressie en angst gemeten met de CES-D en HADS-A op de zeven meetmomenten. De CES-D heeft twintig items met een totale score tussen 0-60 en een afkappunt van ¨16 voor subklinische klachten van depressie en/of angst. Het is een veel gebruikte schaal die wordt beschouwd als een valide en betrouwbaar instrument om zowel depressie als angstsymptomen te meten bij oudere volwassenen (Beekman et al. 1997; Breslau 1985). De HADS-A werd gebruikt om symptomen van angst te meten. De HADS-A heeft zeven items met een totale score tussen de 0-21 en een afkappunt van ¨8 voor subklinische klachten van angst. De betrouwbaarheid van de HADS-A wordt gerapporteerd als ‘goed tot zeer goed’ bij oudere volwassenen (Bjelland et al., 2002; Mykletun et al., 2001). Daarnaast werd visus-gerelateerde kwaliteit van leven gemeten op baseline, na 12 en 24 maanden met de Low Vision Quality of Life (LVQOL) vragenlijst, met 21 items op een 6-punts Likert-schaal (Van Nispen et al., 2011; Van Nispen et al., 2010)28. Aanpassing aan het verlies van gezichtsvermogen werd gemeten op baseline, na 12 en 24 maanden met de Adaptation to visison loss (AVL)-schaal, gebaseerd op de AVL-12 (Horowitz, Reinhardt & Raykov, 2007)14 met negen vragen op een 4-punts Likert schaal. Psychometrische eigenschappen van deze vragenlijsten werden onderzocht met item response theorie (IRT)-modellen. Er werd geen bewijs voor multidimensionaliteit, lokale afhankelijkheid of ‘differentieel item functioneren’ (DIF) gevonden en alle vragenlijsten pasten goed bij het ‘graded response’-model, met uitzondering van de HADS-A. Daarnaast zijn drie items van de LVQOL verwijderd om lokale afhankelijkheid op te lossen; dit resulteerde in de eendimensionale LVQOL-18.
Gezondheidsgerelateerde kwaliteit van leven werd gemeten op baseline, na 12 en 24 maanden met de EuroQol-5 Dimensions (EQ-5D), die bestaat uit vijf dimensies: mobiliteit, zelfzorg, gebruikelijke activiteiten, pijn/ongemak en depressie/angst (Lamers et al., 2005)18. Utiliteitsscores werden gebruikt op basis van het Nederlandse tarief, waarbij een score van 1 volledige gezondheid betekent en een score van 0 een gezondheidstoestand die vergelijkbaar is met de dood.
Voor de procesevaluatie werd therapietrouw in stap twee en drie van het stepped-care programma gemeten door het aantal deelnemers te tellen dat deze stappen op eigen initiatief niet of slechts gedeeltelijk heeft gevolgd. Daarnaast werden audiotapes van een willekeurige selectie van PST-sessies (n=13) beoordeeld. Tevredenheid van hulpverleners werd vastgesteld op basis van twee vragen: 1) ‘Bent u tevreden met de resultaten van de interventie?’ en 2) ‘Denkt u dat de interventie voldoet aan de behoeften van de cliënt?’ Tevredenheid van cliënten werd gemeten met de GGZ-thermometer: een voor dit doel veel gebruikte twintig-itemvragenlijst (Kok & Wijngaarden, 2003)17.
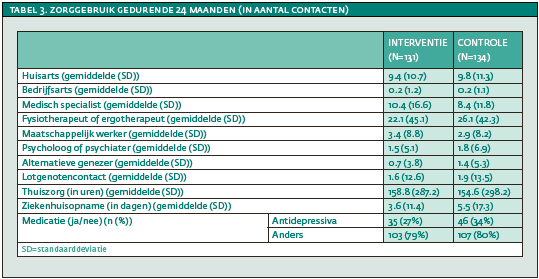
Gebruikelijke zorg werd gemeten na 6, 12, 18 en 24 maanden met de ‘Trimbos/iMTA vragenlijst voor kosten in relatie tot psychiatrische ziekten’ (TicP). Deze vragenlijst meet het gebruik van gezondheidszorg op basis van het aantal zelfgerapporteerde contacten met een huisarts, bedrijfsarts, medisch specialist, fysiotherapeut of ergotherapeut, maatschappelijk werker, psycholoog of psychiater, alternatief genezer, thuiszorg, lotgenotencontact, ziekenhuisopname en het gebruik van medicatie in de afgelopen zes maanden (Hakkaart-van Roijen, 2002)12. Ontvangen geestelijke gezondheidszorg in de drie maanden voor de start van deze studie werd vastgesteld op baseline met de Perceived Need for Care Questionnaire (PNCQ). Deze vragenlijst meet: 1) ontvangen informatie over psychische aandoeningen en behandelingsmogelijkheden, 2) praktische ondersteuning, 3) vaardigheidstraining, 4) begeleiding/behandeling, en 5) medicatie (Meadows et al., 2000)20.
Visus werd vastgesteld op basis van de dossiers van de revalidatiecentra: ontbrekende gegevens (n=22) werden aangevuld met zelfrapportage. Om zinvolle berekeningen mogelijk te maken werd visus omgezet naar logMAR visus (-log10), waarin een logMAR visus van 0.00-0.29 aangeeft dat men een normaal zicht heeft, 0.30-0.51 mild verlies van gezichtsvermogen, en 0.52-2.00 slechtziendheid of blindheid. Comorbiditeiten werden uitgevraagd op basis van de volgende categorieën: astma, bronchitus of longemfyseem, hartziekte, vaatlijden, diabetes, hersenbloeding, artrose, reumatoïde artritis, kanker en andere chronische aandoeningen.
Data-analyse
Een ‘intention-to-treat’-analyse werd uitgevoerd met behulp van SPSS voor Windows versie 20 (SPSS IBM, New York, USA). Verschillen in patiëntkarakteristieken tussen de interventie- en controlegroep, en tussen uitvallers en niet-uitvallers, werden getest op consistentie op basis van t-toetsen en χ²-toetsen. Het absolute en relatieve risico op een depressie/angststoornis en de ‘number needed to treat’ werden bepaald. Een survivalanalyse werd uitgevoerd op basis van de Kaplan Meier curve, Log-rank test en Cox regressieanalyse. Survivalanalyse werd gekozen omdat tijd een belangrijke rol speelde in deze studie; het doel was om depressie/angststoornissen uit te stellen of te voorkomen. Het effect van de interventie op de secundaire uitkomstmaten werd onderzocht met ‘linear mixed modeling’ (LMM) met de maximum likelihood schatting. Follow-up metingen van de secundaire uitkomsten werden gecorrigeerd voor de baselinewaarde. Het interventie-effect werd gedefinieerd als de interactie van de interventie (stepped-care versus gebruikelijke zorg) over de tijd.
Resultaten
Doorstroom participanten
Cliënten die waren aangeschreven maar niet wilden deelnemen (n=2086), waren significant ouder dan cliënten die toestemming gaven (n=914, gemiddeld verschil 4.6 jaar, p<.001). Baseline-interviews resulteerden in het excluderen van 519 respondenten zonder subklinische klachten van depressie/angst, 124 met een depressie/angststoornis, en zes respondenten die cognitief beperkt waren. De resterende 265 cliënten werden gerandomiseerd in twee groepen: de interventiegroep (n = 131) en de controlegroep (n = 134). Na 24 maanden vielen 91 respondenten uit (34%); 45 in de interventiegroep en 46 in de controlegroep ( zie figuur 1). Uitvallers waren significant ouder en woonden significant vaker in een verpleeghuis dan degenen die niet uitvielen (p<.05). De meest voorkomende redenen voor uitval waren: i) mortaliteit (16% interventiegroep en 24% controlegroep), ii) fysiek of mentaal niet in staat om verder te gaan (18% interventiegroep en 22% controlegroep), en iii) te grote last om verder te gaan (18% interventiegroep en 17% controlegroep).
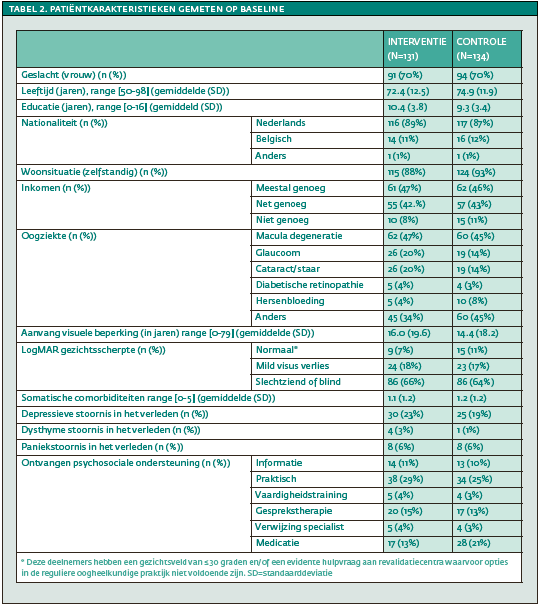
Van de interventietroep ontvingen alle deelnemers (n=131) ‘watchful waiting’, 56% de zelfhulpcursus, 22% PST, en 5% werd verwezen naar de huisarts (zie tabel 1). Deelnemers die niet verder gingen naar een volgende stap hadden geen subklinische klachten van depressie/angst meer of zij hadden een depressie/angststoornis ontwikkeld en werden direct verwezen naar de huisarts. Er werd geen significant verschil gevonden tussen de interventie- en controlegroep op basis van de baseline patiëntkarakteristieken en zorggebruik gedurende 24 maanden, met uitzondering van opleidingsniveau (p<.05; zie tabellen 2 en 3).
Effectiviteit
Na 24 maanden hadden 38 deelnemers van de interventiegroep (29%) versus 62 deelnemers van de controlegroep (46%) een depressie/angststoornis ontwikkeld. Het absolute verschil was 17% (95% betrouwbaarheidsinterval (BI) 13 tot 22). Het stepped-care programma leidde tot een significante daling van de incidentie van depressie/angststoornissen met een relatief risico van .63 (95% BI .45 tot .87, p=.01). Het ‘number needed to treat’ was 5.8 (95% BI 3.5 tot 17.3). Van de 38 deelnemers die een stoornis ontwikkelden in de interventiegroep, hadden negentien deelnemers een depressie, dysthymie en/of paniekstoornis in het verleden gehad (50%), in vergelijking met achttien deelnemers in de controlegroep (29%). Dit verschil was significant (χ² 4.4, p=.04).
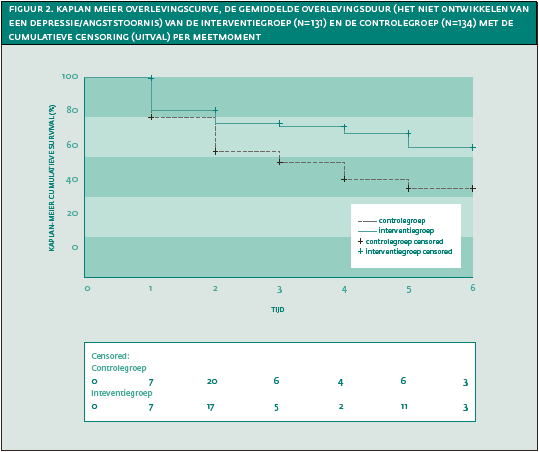
De Kaplan-Meier-curve en de Log-rank test lieten een significant verschil zien in de tijd tot het ontstaan van een depressie/angststoornis tussen de interventie- en controlegroep (Figuur 2, χ² 8.2; p=.004). Cox-regressie-analyse toonde een ruwe hazard ratio van .59 (95% BI .38 tot .91, p=.02) en een gecorrigeerde hazard ratio van .57 (95% BI .35 tot .93, p=.02, gecorrigeerd voor centrum en de baseline patiëntkarakteristieken beschreven in tabel 2). Aan de proportionele hazard-assumptie werd voldaan.
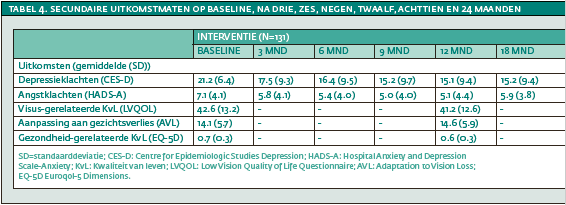
Significante effecten ten faveure van de interventiegroep werden ook waargenomen op de CES-D (verschil -.57, 95% BI -1.04 tot -.10, p=.02), de HADS-A (verschil -.21, 95% BI -.41 tot -.01, p=.04) en de LVQOL-18 (verschil 3.81, 95% BI .65 tot 6.96, p=.02). Geen significante interventie-effecten werden gevonden voor de AVL-9 en de EQ-5D – zie tabel 4 voor de geobserveerde gemiddelde scores per meetmoment van de secundaire uitkomstmaten voor de interventieen controlegroep.
Procesevaluatie
Van de 73 deelnemers die in aanmerking kwamen voor de zelfhulpcursus, hebben zes mensen de cursus geweigerd en twaalf mensen de cursus slechts gedeeltelijk gevolgd. Van de 29 deelnemers die voor PST in aanmerking kwamen, hebben vijf mensen geweigerd en vier de PST-sessies voortijdig beëindigd. De belangrijkste redenen hiervoor waren: i) deelnemers waren niet overtuigd dat de aangeboden hulp nodig was (37%) en ii) het was een te grote last voor hen om de interventie te volgen (28%). In vier gevallen kregen cliënten meer hulp bij de zelfhulpcursus dan vooraf bepaald. Gemiddeld vonden 5.3 (range 2-11) PSTsessies plaats. Bij twee deelnemers bood de therapeut meer steun dan het vooraf bepaalde maximum van zeven PST-sessies. Uit de audiotapes bleek dat men doorgaans trouw was aan het PST-behandelprotocol; in twee gevallen konden de PST-stappen niet tijdens één sessie worden voltooid.
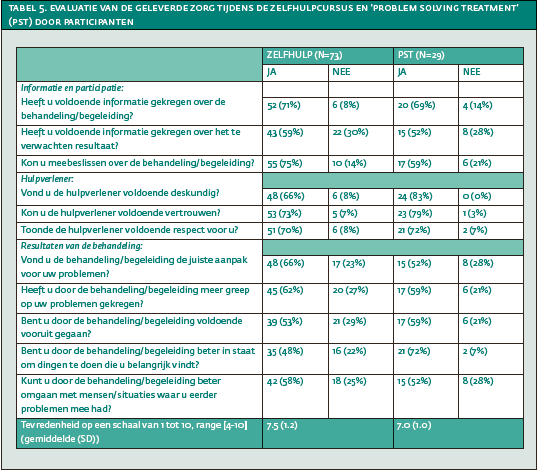
In 73% van de gevallen waren ergotherapeuten tevreden met het resultaat van de zelfhulpcursus en in 71% van de gevallen vonden zij dat de interventie aansloot bij de behoeften van de cliënt. Maatschappelijk werkers en psychologen waren ook vaak tevreden met het resultaat (68%) en vonden dat PST aansloot bij de behoefte van cliënten (63%). Tabel 5 geeft informatie over de patiënttevredenheid. Tevredenheidscores bleken statistisch niet geassocieerd met het ontwikkelen van een depressie/ angststoornis.
Discussie
Deze studie toont aan dat, in vergelijking met de gebruikelijke zorg, stepped-care een significant preventief effect heeft op het ontwikkelen van depressie en angststoornissen bij visueel beperkte oudere volwassenen. Ook werd een significante verlaging in depressie en angstklachten en een significante verbetering in visus-gerelateerde kwaliteit van leven gevonden. Het is van belang om daarbij op te merken dat deze resultaten behaald zijn terwijl slechts enkele cliënten (vijf procent) alle stappen van het programma hebben doorlopen. De resultaten komen overeen met de studie van Van ’t Veer-Tazelaar et al. (2009), waarin een vergelijkbare interventie in de algemene oudere bevolking (¨75 jaar) is onderzocht.
In de huidige studie werden behandelingscomponenten gecombineerd en werden cliënten van revalidatiecentra voor blinden en slechtzienden systematisch gevolgd om te zien of (verdere) ondersteuning noodzakelijk was. In combinatie met de gebruikelijke revalidatiezorg lijkt dit een veelbelovende strategie om depressie en angst in deze populatie aan te pakken. De studie bevestigt eerdere bevindingen (Binns et al., 2012; Casten & Rovner, 2013) dat het aanbieden van psychologische interventies binnen revalidatiecentra voor blinden en slechtzienden een goede keuze is. Het verhoogt de toegankelijkheid van deze diensten en het stelt professionals in staat om hun kennis van blindheid en slechtziendheid en psychosociale problematiek te combineren. De mogelijkheid om met het stepped-care programma depressie en angst bij een visueel gehandicapte oudere populatie te verlagen is van groot belang gezien de ernstige gevolgen van depressie en angst in deze kwetsbare groep en de afwezigheid van effectieve behandelmogelijkheden. Het voorkomen van deze aandoeningen zal een positief effect hebben op verschillende aspecten van het leven van cliënten en kan leiden tot een vermindering van de maatschappelijke kosten (gezondheidszorg- en productiviteitskosten).
Echter, veel deelnemers (38% van de totale steekproef) ontwikkelden toch een depressie en/of angststoornis tijdens deze studie. In de interventiegroep had de helft van deze cliënten in het verleden ook al eens een depressie of angststoornis gehad ten opzichte van 29% in de controlegroep. Dit geeft aan dat het stepped-care programma vooral geschikt is voor mensen zonder voorgeschiedenis van depressie/angststoornissen. Deze cliënten zouden mogelijk beter gebaat zijn bij het direct aanbieden van meer intensievere vormen van hulp.
Sterke en zwakke punten
Deze studie heeft een aantal sterke punten. Het toont aan dat onderzoek naar verschillende geprotocolleerde behandelingen, gebaseerd op succesvolle randomisatie en enkelvoudige blindering, haalbaar is in psychologische interventiestudies bij visueel beperkte oudere volwassenen. Uitval was hoog maar acceptabel, en men bleef grotendeels trouw aan het behandelprotocol. De pragmatische opzet van de studie vergroot de generaliseerbaarheid van de resultaten die aanleiding geven tot grootschalige implementatie binnen de low vision revalidatiezorg. In tegenstelling tot eerder onderzoek richt deze studie zich zowel op depressie als angst. Dit is relevant gezien de hoge comorbiditeit van deze aandoeningen (Van der Aa et al., 2015a). Daarnaast werden klachten van depressie en angst die anders niet opgemerkt zouden zijn, gesignaleerd en systematisch gevolgd. Dit onderstreept de noodzaak van dergelijke screening en monitorprocedures binnen revalidatiecentra voor blinden en slechtzienden. Tot slot werd (intensievere) hulp alleen aangeboden als klachten van depressie en angst bleven aanhouden om de efficiëntie van zorg te verhogen.
Deze studie heeft echter ook een aantal beperkingen. Ten eerste was het niet mogelijk de specifieke bijdrage van elke afzonderlijke stap van het programma te onderzoeken. Toekomstige studies zouden kunnen kiezen voor een ontmantelingsaanpak, om zo overtollige behandelingscomponenten te bepalen. Ten tweede kan er sprake zijn geweest van selectiebias omdat deelnemers verschillen van niet-deelnemers; dit verlaagt de generaliseerbaarheid van de uitkomsten. Deelnemers waren significant jonger en leefden significant minder vaak in verpleegtehuizen. Ook hebben zij mogelijk een betere gezondheid en betere toegang tot de gezondheidszorg. Verder waren zowel deelnemers als hulpverleners niet geblindeerd; dat kan een overschatting van de resultaten geven omdat zij mogelijk meer gefocust waren op een positief eindresultaat. Een andere beperking van deze studie is dat de lage kappacoëfficiënt voor het diagnosticeren van de gegeneraliseerde angststoornis met de MINI kan hebben geleid tot over- of onderidentificatie van deze aandoening. Ten slotte is de uitval in deze studie tamelijk hoog (34%). Dit was gedeeltelijk volgens verwachting omdat het een fragiele studiepopulatie betreft en de follow-up langer was dan alle voorgaande studies in dit veld. Daarnaast waren uitvalpercentages niet verschillend voor de interventie- en controlegroep, wat aangeeft dat de interventie aanvaardbaar was. Het is evenwel van belang te realiseren dat het aanbieden van psychologische interventies in deze kwetsbare groep een uitdaging is en dat het inschatten van de haalbaarheid een hoge prioriteit moet hebben in toekomstige studies.
Implicaties voor de praktijk en aanbevelingen voor vervolgonderzoek
De uitkomsten van deze studie introduceren mogelijkheden voor standaardkeuzes in het screenen, monitoren, behandelen en verwijzen van cliënten van revalidatiecentra voor blinden en slechtzienden met depressie en angstklachten. Cliënten kunnen veel profijt hebben van de interventies die zijn aangeboden in het stepped-care programma. Voor veel cliënten waren de ‘watchful waiting’-periode en de zelfhulpcursus voldoende om depressie en angstklachten te verminderen. Deze interventies met een lage intensiteit kunnen redelijk eenvoudig worden ingevoerd in low vision revalidatiezorg vanwege hun toegankelijkheid (vanuit huis volgen), focus op empowerment en lage intensiteit van de benodigde middelen (beperkte professionele ondersteuning). Daarnaast is het van belang om screening en monitorprocedures te implementeren binnen revalidatiecentra voor blinden en slechtzienden. Het is van belang dat hulpverleners zich bewust worden van de hoge prevalentie en het terugkerende karakter van depressie en angst bij visueel beperkte oudere volwassenen en dat cliënten gestimuleerd worden deze problemen bespreekbaar te maken. Cliënten die in het verleden eerder een depressie of angststoornis hebben gehad, moeten daarnaast goed in de gaten worden gehouden en intensievere vormen van hulp aangeboden krijgen.
In een volgende studie zal een economische evaluatie van het stepped-care programma worden uitgevoerd. Dit is zeer relevant in een werkveld waarin het aantal patiënten sterk toeneemt vanwege de vergrijzing en de gezondheidszorg veel moeite heeft om in de hulpvraag te kunnen blijven voorzien (WHO, 2010).
Onderhavig artikel is een bewerking van hun artikel in het British Medical Journal: Van der Aa, H.P.A. et al. (2015). Stepped care for depression and anxiety in visually impaired older adults: multicentre randomised controlled effectiveness trial, BMJ, 352:h6127). (Trial registration: http://www.trialregister.nl, identifier: NTR3296.)