“Al tijdens mijn opleiding psychologie koos ik bewust voor de forensische master”, vertelt Iris, psycholoog, over haar doelbewuste keuze om te werken in de Forensische sector. Haar collega Jennie werkte eerst in de kinder- en jeugdpsychologie. Op dit moment combineert zij volwassenenpsychiatrie in de reguliere zorg met haar werk bij DJI. “Heel afwisselend, want hier in de PI is meer dynamiek en uitdaging. Méér zelfs nog dan in veel andere PI’s, want wij werken met een unieke doelgroep: mannen die én een misdrijf hebben gepleegd én geen rechtmatig verblijf hebben in Nederland.”
Lees meer
Bij Arkin werken we dagelijks aan het verbeteren van de zorg én aan het werkplezier van onze professionals. Want goede zorg begint bij mensen die de ruimte krijgen om hun vak goed uit te oefenen. Daarom investeren we gericht in slimme oplossingen die het werk ondersteunen en verlichten.
Lees meer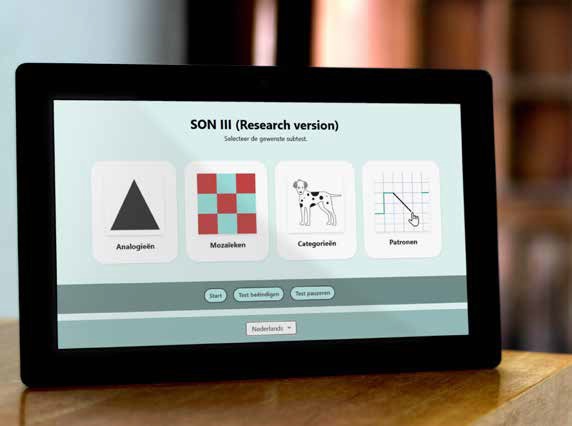
De intelligentie in kaart brengen zonder te spreken, dat is al meer dan 80 jaar wat de opeenvolgende versies van de SON doen. Dit jaar verschijnt de nieuwe SON-III: een gestandaardiseerde, niet-verbale intelligentietest die volledig digitaal op één tablet wordt afgenomen.
Lees meer


































![shutterstock_2481511295 [Omgezet] kopie_compressed](https://www.tijdschriftdepsycholoog.nl/wp-content/uploads/2025/06/shutterstock_2481511295-Omgezet-kopie_compressed-450x255.jpg)